ملخص
ما هو؟
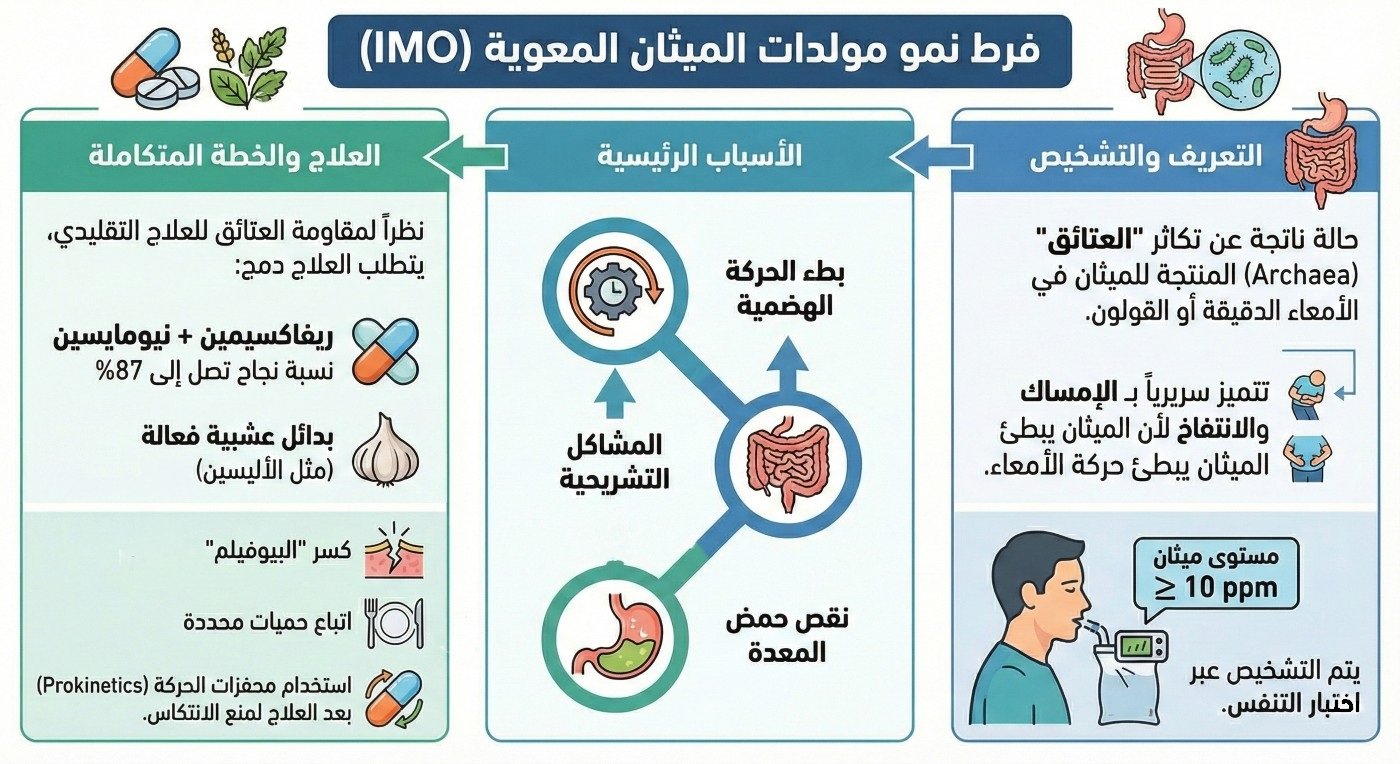
فرط نمو مولدات الميثان المعوية (Intestinal Methanogen Overgrowth) أو اختصاراً IMO، هي حالة يحدث فيها فرط نمو للكائنات الحية الدقيقة التي تنتج غاز الميثان في الجهاز الهضمي.
كيف يختلف عن فرط نمو البكتيريا في الأمعاء الدقيقة (Small Intestinal Bacterial Overgrowth) والمعروف اختصاراً (السيبو - SIBO) ؟
في السابق، كان يُطلق على هذه الحالة اسم " SIBO الميثان "، لكن التسمية تغيرت حديثاً لسببين رئيسيين ذكرتهما المصادر:
- نوع الكائنات: الكائنات المسببة ليست بكتيريا، بل هي عتائق (Archaea) ، وهي كائنات دقيقة تختلف بيولوجياً عن البكتيريا. أشهر نوع مسبب هو Methanobrevibacter smithii .
- الموقع:
الأعراض الرئيسية: الميزة الأساسية لـ IMO هي الإمساك . تؤكد الدراسات أن غاز الميثان يعمل بشكل مباشر على إبطاء حركة الأمعاء (slow transit)، مما يسبب إمساكاً شديداً وانتفاخاً، عكس الـ SIBO الهيدروجين الذي يرتبط عادةً بالإسهال.
التشخيص: يتم التشخيص عبر اختبار التنفس (Breath Test) . يُعتبر الاختبار إيجابياً لـ IMO إذا كان مستوى الميثان ≥ 10 أجزاء في المليون (ppm) في أي وقت خلال الاختبار.
العلاج: علاج IMO يتطلب استراتيجية مختلفة عن SIBO العادي لأن العتائق مقاومة للعديد من المضادات الحيوية التقليدية. تشير المصادر إلى أن الجمع بين مضادين (مثل ريفاكسيمين (Rifaximin) و نيومايسين (Neomycin) ) أو استخدام أعشاب محددة (مثل الأليسين (Allicin) ) هو الأكثر فعالية.
العلامات والأعراض (Signs and Symptoms)
بناءً على المصادر، فإن العلامات والأعراض لفرط نمو الميثانوجين المعوي (IMO) تتشابه مع أعراض فرط نمو البكتيريا في الأمعاء الدقيقة (SIBO) بشكل عام، ولكنها تتميز بنمط محدد يتعلق بحركة الأمعاء.
-
أعراض الجهاز الهضمي
-
الإمساك (العلامة المميزة):
- يُعتبر الإمساك العرض الرئيسي والأكثر تمييزاً للإيمو مقارنة بالسيبو التقليدي (الذي يرتبط غالباً بالإسهال).
- أظهرت الدراسات أن إنتاج الميثان يرتبط بوجود وشدة الإمساك.
-
الانتفاخ وتمدد البطن:
- يعد الانتفاخ (Bloating) العرض الأكثر شيوعاً، حيث يظهر في حوالي 78% من مرضى IMO.
- ينتج هذا عن تراكم الغازات في الأمعاء نتيجة التخمير الميكروبي.
-
آلام البطن وعدم الراحة:
يعاني حوالي 65% من مرضى الإيمو من آلام في البطن.
-
الغازات والتجشؤ:
- يعاني المرضى من زيادة في إخراج الغازات (Flatulence) بنسبة تصل إلى 56%.
- التجشؤ (Belching) هو أيضاً عرض مسجل، حيث ظهر في حالات سريرية وفي الدراسات الإحصائية.
-
الغثيان:
يظهر الغثيان في حوالي 30% من الحالات.
-
-
أعراض جهازية (خارج الجهاز الهضمي)
-
ضبابية الدماغ (Brain Fog):
تم ربط متلازمة "ضبابية الدماغ" والغازات والانتفاخ بوجود السيبو والإيمو، وقد تتحسن هذه الأعراض بعد العلاج بالمضادات الحيوية أو إيقاف البروبيوتيك.
-
التعب:
أبلغت بعض الحالات عن الشعور بالتعب والإرهاق المستمر.
-
-
العلاقة مع الوزن
على عكس السيبو التقليدي الذي قد يرتبط بفقدان الوزن وسوء الامتصاص، تشير بعض الأدلة إلى أن ارتفاع إنتاج الميثان قد يرتبط بزيادة مؤشر كتلة الجسم (السمنة) لدى بعض الأفراد، حيث يُعتقد أن الميثانوجين يساعد في استخلاص طاقة إضافية من الغذاء.
آلية حدوث الأعراض
السبب الرئيسي لتميز أعراض الإمساك هو أن غاز الميثان نفسه يعمل كـمادة مثبطة للحركة المعوية (inhibitory neurotransmitter). فهو يبطئ وقت العبور المعوي (transit time) بشكل مباشر، مما يؤدي إلى الإمساك، وهذا بدوره يخلق بيئة تسمح بمزيد من نمو العتائق وإنتاج المزيد من الميثان، مما يدخل المريض في حلقة مفرغة.
الأسباب وعوامل الخطورة (Causes and Risk Factors)
بناءً على المصادر، فإن أسباب وعوامل الخطورة لفرط نمو مولدات الميثان المعوية (IMO) متعددة ومعقدة، وغالباً ما تتداخل فيها العوامل الفسيولوجية والتشريحية ونمط الحياة.
إليك تفصيل لأبرز الأسباب وعوامل الخطورة:
-
اضطرابات الحركة المعوية (Dysmotility)
تعد اضطرابات حركة الأمعاء السبب والعامل الرئيسي والأكثر شيوعاً لـ IMO.
-
بطء العبور المعوي:
الميثانوجين يزدهر في البيئات التي يكون فيها العبور المعوي بطيئاً. والمفارقة هنا تكمن في وجود "حلقة مفرغة"؛ حيث إن وجود غاز الميثان نفسه يؤدي إلى إبطاء حركة الأمعاء بشكل مباشر، مما يسبب الإمساك، وهذا بدوره يسمح بمزيد من نمو العتائق وإنتاج المزيد من الميثان.
-
ضعف المركّب الحركي المهاجر (MMC):
هذه هي موجة التنظيف الطبيعية التي تحدث في الأمعاء الدقيقة أثناء الصيام (بين الوجبات أو أثناء النوم) لدفع البكتيريا والفضلات إلى القولون. إذا تضرر هذا النظام أو توقف عن العمل، تتراكم الكائنات الدقيقة وتنمو.
-
-
المشاكل التشريحية (Anatomical Issues)
أي تغيير في بنية الأمعاء قد يخلق بيئة مناسبة لركود الطعام ونمو البكتريا والعتائق:
-
خلل في الصمام اللفائفي الأعوري (Ileocecal Valve):
هذا الصمام يفصل بين الأمعاء الدقيقة والغليظة. إذا كان مفتوحاً باستمرار أو لا يعمل بشكل صحيح، يمكن للعتائق الموجودة بكثرة في القولون أن تهاجر عكسياً إلى الأمعاء الدقيقة.
-
الالتصاقات والندوب الجراحية:
العمليات الجراحية السابقة في البطن (مثل استئصال الرحم، استئصال الزائدة، جراحات السمنة مثل تحويل المسار Roux-en-Y) يمكن أن تسبب التصاقات تعيق حركة الأمعاء وتخلق جيوباً لنمو العتائق.
-
الرتوج (Diverticula):
وجود جيوب في الأمعاء الدقيقة يمكن أن تتجمع فيها البكتيريا والعتائق.
-
-
نقص الإفرازات الهاضمة
تعمل عصارات الجهاز الهضمي كمطهرات طبيعية تمنع نمو الميكروبات الزائد:
-
نقص حمض المعدة (Hypochlorhydria):
الحمض يقتل الميكروبات القادمة من الفم. نقصه بسبب استخدام مثبطات مضخة البروتون (PPIs)، أو التهاب المعدة المناعي، أو التقدم في العمر يزيد من خطر الإصابة.
-
نقص الإنزيمات الصفراوية والبنكرياسية:
هذه الإنزيمات ضرورية للهضم ولها خصائص مضادة للميكروبات.
-
-
الحالات الطبية والأمراض المصاحبة
ترتبط العديد من الأمراض بزيادة خطر الإصابة بـ IMO، غالباً بسبب تأثيرها على الأعصاب أو العضلات في الأمعاء:
-
قصور الغدة الدرقية (Hypothyroidism):
يؤدي إلى بطء عام في عمليات الجسم بما في ذلك الهضم.
-
مرض السكري:
يمكن أن يسبب اعتلالاً عصبياً يؤثر على أعصاب الأمعاء وحركتها.
-
تصلب الجلد (Scleroderma):
مرض مناعي يسبب تليفاً في عضلات الأمعاء ويوقت حركتها بشكل كبير.
-
التسمم الغذائي السابق:
يمكن أن يؤدي إلى تلف الأعصاب المعوية (عن طريق أجسام مضادة لبروتين vinculin)، مما يسبب ما يعرف بـ " IBS ما بعد العدوى " وضعف حركة الأمعاء.
-
بطانة الرحم المهاجرة (Endometriosis):
بسبب الالتصاقات والالتهاب.
-
-
النظام الغذائي ونمط الحياة
-
الأكل المستمر (Snacking/Grazing):
الأكل المتكرر دون ترك فترات صيام (4-5 ساعات) بين الوجبات يمنع عمل "المركّب الحركي المهاجر" (MMC)، مما لا يعطي الأمعاء فرصة لتنظيف نفسها.
-
توفر الهيدروجين:
العتائق المنتجة للميثان تحتاج إلى غاز الهيدروجين لتتغذى عليه وتنتج الميثان. هذا الهيدروجين تنتجه بكتيريا أخرى تتغذى على الكربوهيدرات القابلة للتخمر. لذا، فإن وجود فرط نمو بكتيري (SIBO) أو نظام غذائي غني جداً بالسكريات المتخمرة قد يغذي IMO.
-
-
الأدوية
بعض الأدوية تبطئ حركة الأمعاء أو تقلل حمض المعدة، مما يزيد الخطر:
- المواد الأفيونية (Opioids) ومسكنات الألم المخدرة.
- مضادات التشنج (Antispasmodics).
- مضادات الاكتئاب ثلاثية الحلقات.
- مثبطات مضخة البروتون (PPIs).
-
عوامل أخرى
-
التقدم في العمر:
تشير الدراسات إلى أن انتشار الميثانوجين وIMO يزداد مع التقدم في العمر، حيث لوحظت معدلات عالية لدى المعمرين وكبار السن، وقد يرتبط ذلك ببطء الحركة الهضمية وتغيرات النظام الغذائي.
-
البيوفيلم (Biofilms):
تشكل الكائنات الدقيقة مستعمرات محمية (أغشية حيوية) تجعلها مقاومة للمضادات الحيوية والجهاز المناعي، مما يساهم في استمرار الحالة وصعوبة علاجها.
-
العلاج (Treatment)
بناءً على المصادر، يتطلب علاج فرط نمو الميثانوجين المعوي (IMO) نهجاً شاملاً ومتعدد الأوجه، نظراً لأن العتائق (Archaea) المنتجة للميثان (مثل Methanobrevibacter smithii ) تختلف بيولوجياً عن البكتيريا وتمتلك مقاومة عالية للعديد من العلاجات التقليدية المستخدمة في السيبو.
فيما يلي الخيارات العلاجية المفصلة بناءً على أحدث الأدلة:
-
المضادات الحيوية (العلاج المزدوج)
تشير الإرشادات الحالية، بما في ذلك إرشادات الكلية الأمريكية لأمراض الجهاز الهضمي (ACG)، إلى أن استخدام مضاد حيوي واحد (مثل ريفاكسيمين بمفرده) غير فعال غالباً ضد الميثانوجين. لذا، يُعد الجمع بين مضادين هو المعيار الأساسي:
-
ريفاكسيمين (Rifaximin) + نيومايسين (Neomycin):
- هذا هو البروتوكول الأكثر فعالية ودعماً بالأدلة. أظهرت الدراسات أن هذا المزيج يحقق معدل استجابة سريرية ومحو للميثان يتراوح بين 85% و 87% ، مقارنة بـ 28-33% عند استخدام أحد الدوائين بمفرده.
- الجرعة المعتادة هي ريفاكسيمين (550 مجم 3 مرات يومياً) مع نيومايسين (500 مجم مرتين يومياً) لمدة 14 يوماً.
-
ريفاكسيمين + ميترونيدازول (Metronidazole) :
يُستخدم هذا المزيج كبديل فعال في حال عدم توفر النيومايسين أو وجود موانع لاستخدامه (مثل الآثار الجانبية المحتملة)، ويعتبر خياراً شائعاً في الممارسة السريرية.
-
-
العلاجات العشبية (Herbal Antimicrobials)
أثبتت العلاجات العشبية فعالية توازي المضادات الحيوية في بعض الدراسات، وغالباً ما تُستخدم للمرضى الذين يفضلون الخيارات الطبيعية أو لم يستجيبوا للمضادات الحيوية:
-
الأليسين (Allicin) :
هو المستخلص الفعال من الثوم، ويُعتبر العنصر الأساسي في بروتوكولات علاج الإيمو نظراً لفعاليته ضد العتائق.
-
البروتوكولات المركبة :
عادة ما يتم دمج الأليسين مع أعشاب أخرى مضادة للميكروبات لتعزيز الفعالية. تشمل المجموعات الشائعة:
- الأليسين + البربارين (Berberine) .
- الأليسين + النيم (Neem) .
- الأليسين + زيت الأوريغانو (Oregano) .
-
أترانتيل (Atrantil) :
مكمل يحتوي على مستخلصات نباتية (مثل الكستناء والنعناع) صمم خصيصاً لاستهداف العتائق وتقليل الانتفاخ وإنتاج الميثان.
تستمر دورة العلاج العشبي عادة لمدة 4 أسابيع ، وقد تمتد إلى 6 أسابيع في الحالات التي ترتفع فيها مستويات الغاز بشكل كبير.
-
-
تفكيك البيوفيلم (Biofilm Disruptors)
تشكل الميكروبات، بما في ذلك الميثانوجين، أغشية حيوية (Biofilms) تحميها من المضادات الحيوية والجهاز المناعي، مما يجعل العدوى مزمنة ومقاومة للعلاج.
-
تعزيز الفعالية:
أظهرت دراسة استعادية (Retrospective Study) أن إضافة "مفكك بيوفيلم" (يحتوي على إنزيمات و EDTA) إلى بروتوكول الأعشاب أدى إلى انخفاض أكبر بكثير في مستويات الميثان ( -26.38 ppm ) مقارنة باستخدام الأعشاب وحدها (-2.00 ppm).
-
N-acetylcysteine (NAC):
تم استخدامه كمفكك للبيوفيلم مع ريفاكسيمين، وأظهرت النتائج تحسناً في الأعراض وانخفاضاً في الغازات مقارنة بالمضاد الحيوي وحده.
-
-
النظام الغذائي (Dietary Interventions)
يهدف النظام الغذائي إلى تقليل الأعراض وتجويع البكتيريا، ولكنه نادراً ما يقضي على IMO بمفرده:
-
النظام الغذائي المعتمد على العناصر (Elemental Diet):
يُعتبر العلاج الغذائي الوحيد الذي يمكنه القضاء على الميثانوجين بفعالية عالية (تصل إلى 80-85% تطبيع للاختبار). يتضمن تناول تركيبة سائلة من المغذيات المهضومة مسبقاً لمدة 14-21 يوماً، مما يحرم الميكروبات من الغذاء.
-
حمية منخفضة التخمر (Low FODMAP / Low Fermentation):
تساعد في إدارة الأعراض (الانتفاخ والغازات) عن طريق تقليل الكربوهيدرات القابلة للتخمر التي تغذي الميكروبات، ولكنها لا تعالج السبب الجذري.
-
-
منع الانتكاس (Prokinetics)
بما أن الإمساك وبطء حركة الأمعاء يرتبطان بشكل وثيق بـ IMO (حيث يبطئ الميثان الحركة)، فإن استخدام محفزات الحركة (Prokinetics) بعد العلاج ضروري لمنع الانتكاس:
-
الخيارات الدوائية:
تشمل بروكالوبرايد (Prucalopride) وإريثروميسين بجرعة منخفضة (Low-dose Erythromycin).
-
الخيارات الطبيعية:
تشمل الزنجبيل (Ginger) ومستحضرات مثل Iberogast.
يجب البدء بها فور انتهاء كورس المضادات الحيوية والاستمرار لفترة (غالباً 3 أشهر أو أكثر) للحفاظ على النتائج.
-
-
علاجات ناشئة ومستقبلية
-
CS-06:
علاج ميكروبيوم جديد يعمل كمانع لإنزيم معين (MTD blocker) ضروري لإنتاج الميثان، وقد أظهر نتائج واعدة في تقليل الميثان والإمساك في الدراسات الأولية.
-
الستاتينات (Statins):
تم استكشاف أشكال معدلة من لوفاستاتين (مثل SYN-010) لقدرتها على تثبيط إنتاج الميثان دون التأثير على الكوليسترول بشكل كبير، لكنها لا تزال قيد البحث.
-
العلاج (Treatment)
بناءً على المصادر، يتطلب علاج فرط نمو الميثانوجين المعوي (IMO) نهجاً شاملاً ومتعدد الأوجه، نظراً لأن العتائق (Archaea) المنتجة للميثان (مثل Methanobrevibacter smithii ) تختلف بيولوجياً عن البكتيريا وتمتلك مقاومة عالية للعديد من العلاجات التقليدية المستخدمة في السيبو.
فيما يلي الخيارات العلاجية المفصلة بناءً على أحدث الأدلة:
-
المضادات الحيوية (العلاج المزدوج)
تشير الإرشادات الحالية، بما في ذلك إرشادات الكلية الأمريكية لأمراض الجهاز الهضمي (ACG)، إلى أن استخدام مضاد حيوي واحد (مثل ريفاكسيمين بمفرده) غير فعال غالباً ضد الميثانوجين. لذا، يُعد الجمع بين مضادين هو المعيار الأساسي:
-
ريفاكسيمين (Rifaximin) + نيومايسين (Neomycin):
- هذا هو البروتوكول الأكثر فعالية ودعماً بالأدلة. أظهرت الدراسات أن هذا المزيج يحقق معدل استجابة سريرية ومحو للميثان يتراوح بين 85% و 87% ، مقارنة بـ 28-33% عند استخدام أحد الدوائين بمفرده.
- الجرعة المعتادة هي ريفاكسيمين (550 مجم 3 مرات يومياً) مع نيومايسين (500 مجم مرتين يومياً) لمدة 14 يوماً.
-
ريفاكسيمين + ميترونيدازول (Metronidazole) :
يُستخدم هذا المزيج كبديل فعال في حال عدم توفر النيومايسين أو وجود موانع لاستخدامه (مثل الآثار الجانبية المحتملة)، ويعتبر خياراً شائعاً في الممارسة السريرية.
-
-
العلاجات العشبية (Herbal Antimicrobials)
أثبتت العلاجات العشبية فعالية توازي المضادات الحيوية في بعض الدراسات، وغالباً ما تُستخدم للمرضى الذين يفضلون الخيارات الطبيعية أو لم يستجيبوا للمضادات الحيوية:
-
الأليسين (Allicin) :
هو المستخلص الفعال من الثوم، ويُعتبر العنصر الأساسي في بروتوكولات علاج الإيمو نظراً لفعاليته ضد العتائق.
-
البروتوكولات المركبة :
عادة ما يتم دمج الأليسين مع أعشاب أخرى مضادة للميكروبات لتعزيز الفعالية. تشمل المجموعات الشائعة:
- الأليسين + البربارين (Berberine) .
- الأليسين + النيم (Neem) .
- الأليسين + زيت الأوريغانو (Oregano) .
-
أترانتيل (Atrantil) :
مكمل يحتوي على مستخلصات نباتية (مثل الكستناء والنعناع) صمم خصيصاً لاستهداف العتائق وتقليل الانتفاخ وإنتاج الميثان.
تستمر دورة العلاج العشبي عادة لمدة 4 أسابيع ، وقد تمتد إلى 6 أسابيع في الحالات التي ترتفع فيها مستويات الغاز بشكل كبير.
-
-
تفكيك البيوفيلم (Biofilm Disruptors)
تشكل الميكروبات، بما في ذلك الميثانوجين، أغشية حيوية (Biofilms) تحميها من المضادات الحيوية والجهاز المناعي، مما يجعل العدوى مزمنة ومقاومة للعلاج.
-
تعزيز الفعالية:
أظهرت دراسة استعادية (Retrospective Study) أن إضافة "مفكك بيوفيلم" (يحتوي على إنزيمات و EDTA) إلى بروتوكول الأعشاب أدى إلى انخفاض أكبر بكثير في مستويات الميثان ( -26.38 ppm ) مقارنة باستخدام الأعشاب وحدها (-2.00 ppm).
-
N-acetylcysteine (NAC):
تم استخدامه كمفكك للبيوفيلم مع ريفاكسيمين، وأظهرت النتائج تحسناً في الأعراض وانخفاضاً في الغازات مقارنة بالمضاد الحيوي وحده.
-
-
النظام الغذائي (Dietary Interventions)
يهدف النظام الغذائي إلى تقليل الأعراض وتجويع البكتيريا، ولكنه نادراً ما يقضي على IMO بمفرده:
-
النظام الغذائي المعتمد على العناصر (Elemental Diet):
يُعتبر العلاج الغذائي الوحيد الذي يمكنه القضاء على الميثانوجين بفعالية عالية (تصل إلى 80-85% تطبيع للاختبار). يتضمن تناول تركيبة سائلة من المغذيات المهضومة مسبقاً لمدة 14-21 يوماً، مما يحرم الميكروبات من الغذاء.
-
حمية منخفضة التخمر (Low FODMAP / Low Fermentation):
تساعد في إدارة الأعراض (الانتفاخ والغازات) عن طريق تقليل الكربوهيدرات القابلة للتخمر التي تغذي الميكروبات، ولكنها لا تعالج السبب الجذري.
-
-
منع الانتكاس (Prokinetics)
بما أن الإمساك وبطء حركة الأمعاء يرتبطان بشكل وثيق بـ IMO (حيث يبطئ الميثان الحركة)، فإن استخدام محفزات الحركة (Prokinetics) بعد العلاج ضروري لمنع الانتكاس:
-
الخيارات الدوائية:
تشمل بروكالوبرايد (Prucalopride) وإريثروميسين بجرعة منخفضة (Low-dose Erythromycin).
-
الخيارات الطبيعية:
تشمل الزنجبيل (Ginger) ومستحضرات مثل Iberogast.
يجب البدء بها فور انتهاء كورس المضادات الحيوية والاستمرار لفترة (غالباً 3 أشهر أو أكثر) للحفاظ على النتائج.
-
-
علاجات ناشئة ومستقبلية
-
CS-06:
علاج ميكروبيوم جديد يعمل كمانع لإنزيم معين (MTD blocker) ضروري لإنتاج الميثان، وقد أظهر نتائج واعدة في تقليل الميثان والإمساك في الدراسات الأولية.
-
الستاتينات (Statins):
تم استكشاف أشكال معدلة من لوفاستاتين (مثل SYN-010) لقدرتها على تثبيط إنتاج الميثان دون التأثير على الكوليسترول بشكل كبير، لكنها لا تزال قيد البحث.
-